女性の方にも安心してご来院いただけるように、
女性専用待合室・女性専用トイレを設置しています

当クリニックでは、女性の患者様にも安心して受診していただけるような環境づくりを大切にしております。
泌尿器科は「恥ずかしい」「男性ばかりのイメージで行きにくい」と感じられる方も多くいらっしゃいます。
そうしたお声にお応えし、主に以下のような取り組みを行っています。
1. 女性専用待合室の設置
ほかの患者様の視線を気にせず、リラックスしてお過ごしいただけます。
2. 女性専用トイレの完備
清潔でプライバシーに配慮した設計となっています。
「恥ずかしいから受診は嫌だけれど不安な症状がある」というお気持ちに配慮し、プライバシーを徹底的に尊重した、どなたでも安心してご来院いただけるクリニックを目指しています。
「こんなことを相談してもいいのかな?」と思うような症状でも、どうぞお気軽にご相談ください。当クリニックは、女性の方にも優しい医療を提供することを大切にしています。
女性のお悩み
※下線は特に女性の方に多いお悩みです。
| 症状 | 原因・対応する疾患 (一例) |
|---|---|
| 尿が漏れる | 過活動膀胱、神経因性膀胱、腹圧性尿失禁、切迫性尿失禁、骨盤臓器脱 |
| 排尿時に痛みがある | 膀胱炎、腎盂腎炎、膀胱がん、膀胱結石 |
| トイレに何度も行きたくなる | 過活動膀胱、神経因性膀胱、膀胱炎、膀胱がん |
| 就寝中にもトイレに行きたくなる | 過活動膀胱、神経因性膀胱、膀胱炎、膀胱がん |
| お腹の下のあたりがもやもやする、気持ち悪い | 膀胱炎 |
| 尿に血が混じっている | 膀胱炎、膀胱がんなど |
| 尿が泡立つ | 蛋白尿、糖尿病、膀胱炎、膀胱がん |
| 足がむくむ(腎泌尿器科関連) | 慢性腎臓病、神経因性膀胱、骨盤臓器脱 |
| 腰や背中が痛む | 尿管結石、腎盂腎炎、腎盂がん、腎がん |
| 健診などで血尿や蛋白尿を指摘された | 慢性腎臓病、糖尿病、膀胱がん、尿管結石など |
膀胱炎
膀胱炎は女性に多い病気のひとつで、女性の約半数が生涯に一度は経験するといわれるほど、頻度の高い疾患です。
その理由としては、① 女性の尿道は肛門や膣に近いため、細菌が侵入しやすいこと、② 男性に比べて尿道が短く、細菌が膀胱に達しやすいこと、などが挙げられます。また、女性は生理用ナプキンや尿漏れパッドの使用により、膣や肛門まわりに細菌が増えやすくなり、それが尿道に入り込むことで膀胱炎を発症するきっかけとなることもあります。そのため、デリケートゾーンを清潔に保つことがとても大切です。
膀胱炎は中高齢の方にもみられますが、20~30歳代の若い方にも多く見られます。細菌が外陰部から侵入することはよくありますが、通常は感染防御機構が働いて、膀胱炎には至りません。しかし、体の免疫力が低下していると、膀胱炎を発症しやすくなります。
具体的には、ストレス、疲労感、体調不良、冷え症、排尿を我慢する、1日の尿量が少ない、便秘、性行為後36~48時間であること、女性ホルモンの低下などが考えられます。
主な症状
- 尿の回数が多い(頻尿)
- おしっこをするときに痛み(排尿時痛)
- 下腹のあたりが気持ち悪い、痛い
- 尿が濁る、泡立ちが多い
- 残尿感
- 血尿(ひどい場合には、膀胱がんでみられるような「肉眼的血尿」が現れることもあります)
など
膀胱炎の分類
膀胱炎は下図のように、基礎疾患の有無により単純性膀胱炎、複雑性膀胱炎の2種類に大別されます。
なお、複雑性膀胱炎は、膀胱がんが原因となることもあります。膀胱炎の症状が長引いたり繰り返したりする場合は、泌尿器科専門医にご相談ください。
| 性差 | 治り やすさ |
疾患 | |
|---|---|---|---|
| 単純性 膀胱炎 |
女性 >男性 |
抗生剤で治りやすい | 基礎疾患なし |
| 複雑性 膀胱炎 |
なし | 抗生剤のみでは治りにくく、繰り返しやすい | 膀胱がん、前立腺肥大症、神経因性膀胱 糖尿病、膀胱結石、膀胱憩室、尿道カテーテル留置中 |
来院後の検査~診察と治療~次回受診の流れ
- 問診を記載いただきます(いつ頃から?、痛みはあるか?、喫煙歴、職業など)。
- 尿検査(尿定性、尿沈渣)を提出いただき検査します。膀胱炎などの感染症が疑われた場合は、どんな細菌がいるのか、どのような抗生剤が適正なのかを確認するため、尿培養検査を行います。血尿のある方で悪性腫瘍の可能性を否定する必要がある場合は、尿中にがん細胞があるかどうかを調べる尿細胞診検査を実施します。
- 発熱がある場合は、炎症反応、腎機能などを確認するため血液検査を行います。前立腺疾患が疑われる場合は、PSA検査を追加します。
- 膀胱炎の症状が長引いたり繰り返したりする場合は、相談のうえで膀胱がんなどの悪性腫瘍や結石の有無を確認するため、膀胱鏡検査やCT検査、エコー検査を実施します。
- ②尿培養検査、尿細胞診検査、③血液検査については外注検査となりますので、結果説明までに1週間ほど要します。
原因がわかり次第、当日より治療を開始します。
治療
上記の検査後に原因を確定させ、感染症であれば、抗生剤の治療を開始します。その後、1~2週間後に再度ご来院いただき、尿検査で症状の確認を行います。治療の継続や変更、そして数か月ごとの経過観察を行っていきます。また、水分をしっかり摂ることも大切です。尿量を増やして、菌を洗い流すイメージで過ごしましょう。
なお、膀胱炎の治療は抗生剤の治療が基本となります。市販の膀胱炎治療薬の多くは抗生剤ではなく、漢方製剤や生薬成分を使用したものです。症状を長引かせないためにも、早めに医療機関を受診することをおすすめします。
再発予防のために…
- 水分をしっかり摂る
- 下腹部を冷やさない(特に寒い冬期はカイロを下着の上などから貼ると効果的です)
- 排便時後は前から後ろに拭く(女性は肛門周囲の細菌が膀胱内に入りやすいため)
- 便秘を避け、尿を我慢しすぎない
- クランベリージュースを飲む(クランベリーにはキナ酸やプロアントシアニジンという成分があり、細菌が膀胱に付着するのを防ぎます)
過活動膀胱(OAB)
過活動膀胱(OAB)とは、急に強い尿意(尿がしたくなる感じ)を感じて、トイレに行くまで我慢できずに尿が漏れてしまうことを主な症状とする病気です。高齢者に多くみられ、生活の質(QOL)を大きく下げる原因にもなります。女性は、閉経や出産の影響で骨盤底の筋肉が弱まりやすく、加齢とともに膀胱に尿を溜める力も低下します。特に閉経後は、女性ホルモン(エストロゲン)の減少により、尿道や膀胱周囲の粘膜が弱くなり、頻尿や尿意切迫感(急な尿意)、膀胱炎が起きやすくなります。一方、男性の場合は、前立腺肥大症や前立腺がんなど、尿の通り道を圧迫する病気のある方に合併して診断されることが多いです。
原因
過活動膀胱の原因は主に次の2つに分けられます。前立腺肥大症のような原因が分かっているものであれば改善しやすい一方で、原因がはっきりしない場合や神経疾患は治療に難渋することもあります。
| 分類 | 原因 |
|---|---|
| 器質性(原因が明らかなもの) | 脳卒中、パーキンソン病、脊髄損傷などの神経疾患 前立腺肥大症、前立腺がん 骨盤内の手術後、放射線後、膀胱がん、膀胱結石 |
| 機能性(明確な原因がないもの) | 加齢や高血圧、生活習慣病による膀胱の筋肉の働きの衰え(尿を溜める量が少ない) ストレスや生活習慣の乱れ 女性では閉経によるホルモン変化など |
症状とチェックリスト
- 尿意切迫感
- 急にトイレに行きたくなる
- 頻尿
- 日中8回以上トイレに行く
- 夜間頻尿
- 夜中に2回以上トイレで目が覚める
- 切迫性尿失禁
- 我慢できず漏れてしまう
上記のうち、1つでも当てはまる場合は、過活動膀胱の可能性がありますのでご相談ください。
ご自身でより詳しく調べてみたい方は、こちらから過活動膀胱スコア(OABSS)でご確認いただけます。
来院後の検査~診察と治療~次回受診の流れ
- 問診を記載いただきます(飲まれているお薬、妊娠や出産の状況)。
- 尿検査(尿定性、尿沈渣)を行い、感染症(膀胱炎など)や血尿の有無を確認します。
- 症状を確認し、必要に応じてエコー検査を実施します。残尿の有無や膀胱がん、前立腺肥大症の有無、腎臓の形態などを詳しく確認します。
- 慢性腎臓病や生活習慣病、前立腺がん、重度の膀胱炎が疑われる場合は採血をします。また、なかなか症状が改善しない場合は、膀胱がんなどの膀胱内疾患の可能性がありますので、膀胱鏡検査についてご相談させていただくことがあります。
- 血液検査については外注検査となりますので、結果説明までに1週間ほど要します。
行動療法
- 膀胱訓練
- 尿意を感じたら、すぐに排尿せずに5分ほど我慢し、膀胱の容量を増やす訓練です。
- 骨盤底筋体操
- 腹圧性尿失禁(尿漏れ)の70%の方に効果があるとされています。過活動膀胱にも効果的です。継続して頑張りましょう。
- 生活習慣の改善
- ダイエットや禁煙、塩分・アルコール・カフェインの摂取量の調整、そして就寝前の水分摂取を控え(夕食後はコップ1杯程度にする)だけで改善される方もいます。
薬物療法
| 種類 | 効果 | 注意点(副作用) |
|---|---|---|
| 抗コリン薬 | 尿意を抑える | 口の渇き、便秘、認知機能低下など |
| β3作動薬 | 膀胱の筋肉を緩める | 副作用は比較的少ない |
手術(ごくまれ)
行動療法、薬物療法で改善しない場合に、ボツリヌス毒素の膀胱内注射などを行うこともあります。4~8か月持続することで改善が期待できます。
当クリニックでは現在準備中です。
過活動膀胱に関するよくあるご質問
- 過活動膀胱は治りますか?
- 完治が難しいこともありますが、治療により多くの方が症状を改善されています。
- 痛みはありますか?
- 過活動膀胱自体に痛みはありません。痛みがある場合はほかの病気(膀胱炎など)の可能性が考えられます。
- 親が夜中に何回もトイレに行くのに、「年だから」といって病院に行きたがりません。どうしたらいいですか?
- 夜間の排尿回数が2回以上の場合、余命が短くなるというデータもあります。その背景には、以下のような原因が考えられます。
- 転倒・骨折リスクの増加(夜中の移動時にふらつく)
- 熟睡できない → 昼間の眠気・ふらつき
- 心臓や腎臓への負担
- 睡眠不足による 抑うつ・意欲低下・認知症の悪化
など
もしご両親が病院に行くのを嫌がっているようでしたら、以下のように声をかけてみてください。
「お母さん、夜に3回も起きてたら疲れちゃうよね。もしこのまま転んだりしたら、入院になって、せっかく元気に過ごせてる時間がもったいないよ。」
「少し先生に相談するだけで、夜が楽になるかもしれないし、お薬を飲まなくても運動とかで良くなることがあるらしいから聞きに行ってみようよ。」
「私たち家族も、元気なお父さんともっと楽しく過ごしたいから、ちょっとだけ病院行ってみようよ。薬を飲むだけで楽になるかもしれないよ」
神経因性膀胱
神経因性膀胱とは、脳・脊髄・末梢神経(膀胱の動きをコントロールしている神経)などの障害によって、膀胱の働きがうまくいかなくなる排尿障害の一種です。高齢者に多くみられ、糖尿病による末梢神経障害、脳梗塞、パーキンソン病、認知症、脊髄損傷などが主な原因とされています。
分類と症状
神経因性膀胱は、障害の部位や性質に応じて、「過活動型(膀胱が過剰に収縮するタイプ)」と「低活動型(膀胱が収縮できず尿を出しにくいタイプ)」に分類されます。特に低活動型では、腎機能障害や尿路感染症、膀胱結石のリスクが高まるとされています。
症状は、頻尿、尿意切迫感、尿漏れ、排尿困難、残尿感など多岐にわたり、夜間の排尿回数が増える「夜間頻尿」も特徴のひとつです。
特に女性で尿が出しにくい場合は、神経因性膀胱と診断されることが多いです。
来院後の検査~診察と治療~次回受診の流れ
- 問診を記載いただきます(排尿日誌を付けている場合はそちらも確認します)。
- 尿検査、超音波による膀胱エコー、残尿測定、腎臓エコーを行います。中神経疾患が疑われる場合は、脳などの検査を実施します。
- 糖尿病が疑われる場合は採血検査を提出します。
- 血液検査については外注検査となりますので、結果説明までに1週間ほど要します。
治療
治療は、症状や原因に応じて複数の方法を組み合わせます。
- 過活動型
(膀胱が過剰に収縮する=尿を溜められない) - 膀胱の過度な収縮を抑え、膀胱に尿を溜めやすくします。
- 抗コリン薬
- β3アドレナリン作動薬
- 低活動型
(膀胱が収縮できず尿を出しにくい) - 膀胱を収縮しやすくします。
- コリン作動薬
- α1遮断薬
- 尿が出せない場合
(頑張っても尿が出ない) - 排尿障害の最終段階です。膀胱留置カテーテルを入れる生活にならないよう全力を尽くします。
- 自己導尿(導尿方法の指導やフォローは、当クリニックでも対応可能)
- 尿道カテーテル留置(ご自身での導尿が難しい場合)
…カテーテル交換は1か月ごとのご来院時に実施
神経因性膀胱に関するよくあるご質問
- 神経因性膀胱は治りますか?
- 原因となる病気が改善されない限り、完全な治癒は難しいこともありますが、適切な治療により症状の軽減や生活の質(QOL)の改善は十分に可能です。早期に対応することで、合併症(腎不全や感染症)を防ぎ、自立した生活を維持することができます。
- 高齢の親に頻尿や尿漏れ、尿が出にくいといった症状があるのですが、「年のせい」と言って受診を拒みます。どうすればよいですか?
- 高齢者の排尿トラブルは「年齢のせい」と軽視されがちですが、神経因性膀胱は腎障害や感染症など重大な合併症を招くこともあります。「早期発見すれば在宅でも対応できる」「症状が改善すれば生活が楽になる」など前向きな言葉をかけてあげてください。
- 尿道カテーテルを1回入れてしまったら、もう最期まで抜けませんか?
- 前立腺肥大症や前立腺炎、膀胱がんなど尿が出ない原因が明らかな場合は、一次的にカテーテルを入れて、薬の調整や手術によって、カテーテルを抜ける状態まで改善することが多いです。しかし、原因がはっきりしない場合や、神経障害による排尿障害がある場合には、様々な薬を調整してもカテーテルを抜けないことがあります。カテーテルが入ったままの状態が続いている方がいらっしゃいましたら一度ご相談ください。
- 尿道カテーテルが抜けるかどうかの確認はどのようにしますか?
- カテーテルの中に150ml程度の生理食塩水を入れ、膀胱をお水で膨らませることで、「人工的に尿がしたい状態」を作ります。このときに「尿がしたい」という感覚がなければ、膀胱の知覚が失われている可能性があり、自力での排尿が難しいことがあります。一方、尿意を感じた場合はカテーテルを抜去し、実際に排尿できるかどうかをトイレで確認します。その後は定期的に経過を観察しながら、必要に応じて薬の調整を行います。
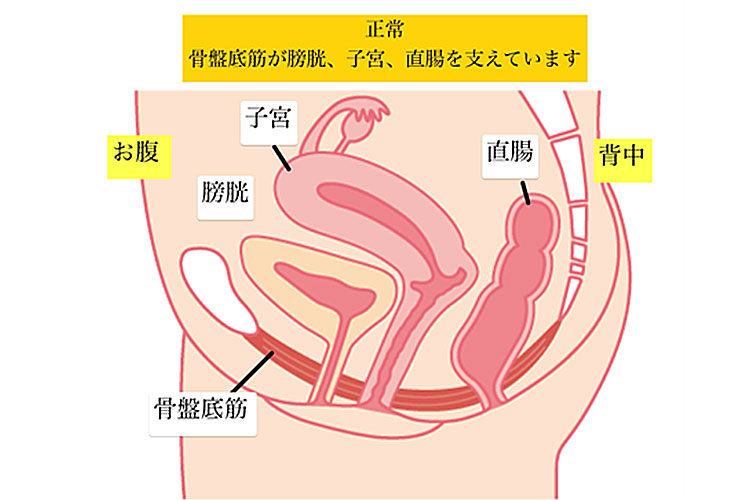
骨盤臓器脱
骨盤臓器脱(POP:Pelvic Organ Prolapse)は、骨盤の筋肉(骨盤底筋)や靭帯の緩みにより、膀胱・子宮・直腸などの骨盤内臓器が腟から外に飛び出す病気です。
出産経験のある高齢女性に多くみられ、主な原因としては、加齢や閉経によるホルモンバランスの変化による骨盤底筋の緩み、長年のお腹への圧(便秘・咳・重い物を持つ作業など)などが挙げられます。
分類
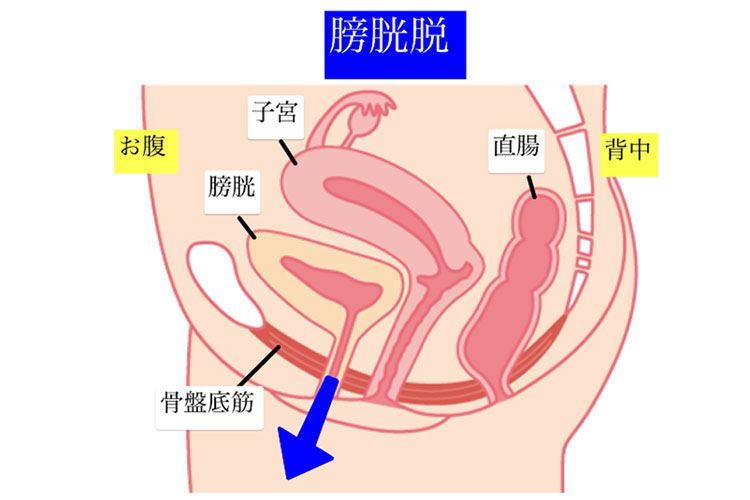
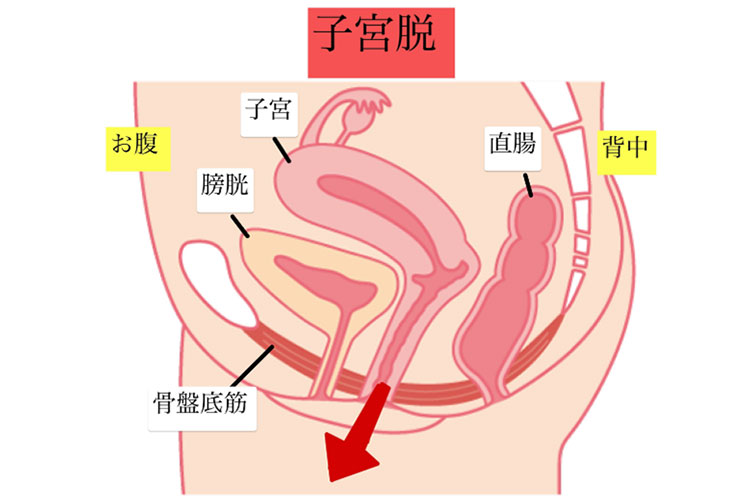
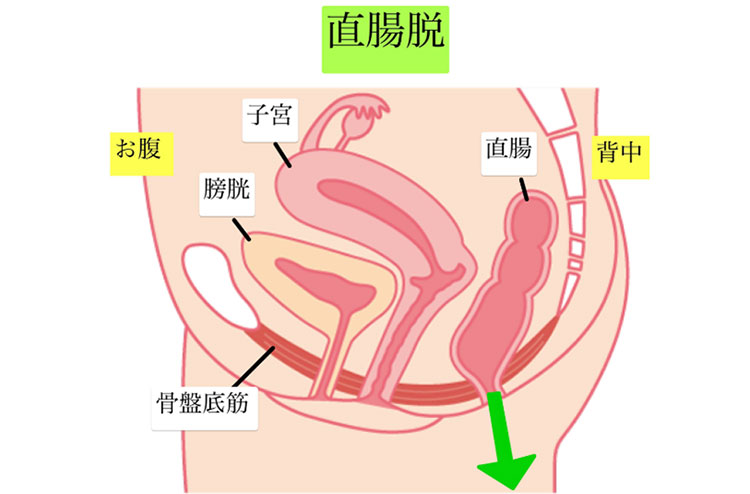
膀胱が脱出する「膀胱瘤(膀胱脱)」、子宮が下がる「子宮脱」、腟の後ろにある直腸が突出する「直腸瘤(直腸脱)」などに分けられます。
正常な状態
膀胱脱
子宮脱
直腸脱
症状とチェックリスト
排尿障害(トイレが近い、排尿しづらい、排尿後に残尿感があるなど)があり、下記のチェックリストに該当する項目が場合は、受診をご検討ください。
- 下腹部や股の間に「重たい感じ」や「違和感」がある
- 腟から「丸いものが出てくる」「押し戻したくなる」感じがある
- お風呂で「おしも」を洗うとき、ピンポンボールのような物が触れる
- 長時間立ったり歩いたりすると、違和感が強くなる
- 咳やくしゃみ、重い物を持った時に「尿漏れ」する
- 排便しづらい、便がすっきり出ない、指で押すと出やすい
- 性交時に痛みや違和感がある
- 出産(経腟分娩)の経験がある
- 閉経している(ホルモンの低下がある)
- 長年、便秘・咳・力仕事など腹圧がかかる生活をしている
検査
当クリニックでは、尿検査を行ったあと、エコー検査で残尿などを確認します。なお、お腹に力を入れていただき、臓器脱があるかどうかを確認させていただくことがあります。
これらの検査は、すべて女性スタッフと一緒に行いますので安心してご受診ください。
治療
軽度の場合は、骨盤底筋トレーニングに加えて、薬物療法で症状を抑えます。
中等度以上の場合、腟内にペッサリーというリング状の器具を挿入して内臓を支える保存療法や手術を行います。ペッサリーによる保存療法は婦人科へご紹介し、手術が必要な場合は提携病院へご案内いたします。
骨盤臓器脱のよくある質問
- 骨盤臓器脱は自然に治りますか?
- 残念ながら自然に完治することはありません。進行すると日常生活に支障をきたすことがあるため、早めの受診・相談をおすすめします。
- どこで診てもらえますか?
- 「泌尿器科」や「婦人科」で対応しています。恥ずかしいことではなく、加齢による病気のひとつで患者様は何も悪くありません。遠慮せずご相談ください。
- 高齢でも治療できますか?
- はい、高齢者にも負担の少ない治療方法(ペッサリーなど)があります。ペッサリー治療については、提携先の婦人科をご紹介いたします。
- 手術が怖いです…
- 手術には様々な種類があり、患者様の年齢、健康状態、ご希望に応じた方法を選ぶことができます。近年では腹腔鏡手術やロボット手術、子宮を温存する手術なども行われています。提携先の病院へ紹介いたしますのでご相談ください。
- 尿漏れや便秘も骨盤臓器脱のサインですか?
- はい、尿漏れ、排尿困難、便秘は骨盤臓器脱に伴う症状としてよくみられます。骨盤底の筋肉が弱っているサインかもしれません。